Erblindung durch Diabetes: Forscher entdecken völlig neuen Therapieansatz
Diabetes kann die Netzhaut lange unbemerkt schädigen. Forscher haben nun einen Mechanismus entdeckt, der den Weg zur Erblindung besser erklärt.

Diabetes kann die Netzhaut schleichend schädigen und im schlimmsten Fall zur Erblindung führen. © Unsplash
Bei Diabetes denken viele zuerst an Blutzucker, Ernährung und Medikamente. Weniger bekannt ist, dass die Erkrankung auch die Netzhaut schädigen kann. Dort beginnt der Prozess oft lange unbemerkt. Feine Blutgefäße wachsen unkontrolliert, das Sehen lässt nach, im schlimmsten Fall droht Erblindung.
Die diabetische Retinopathie zählt weltweit zu den häufigsten Ursachen für schwere Sehprobleme. Viele Patienten brauchen dann wiederholte Behandlungen direkt im Auge. Diese Therapien helfen, sind aber belastend, teuer und nicht immer dauerhaft ausreichend. Ein Forschungsteam der Universitätsmedizin Mannheim hat nun einen Mechanismus entdeckt, der erklären könnte, warum diese Gefäßschäden entstehen und weshalb ein bekanntes MS-Medikament künftig eine neue Rolle spielen könnte. Veröffentlicht wurde die Arbeit im Fachjournal Nature Communications. Geleitet wurde die Studie von Professor Dr. Jens Kroll von der Medizinischen Fakultät Mannheim der Universität Heidelberg.
Ein kleines Fettmolekül schädigt die Netzhaut
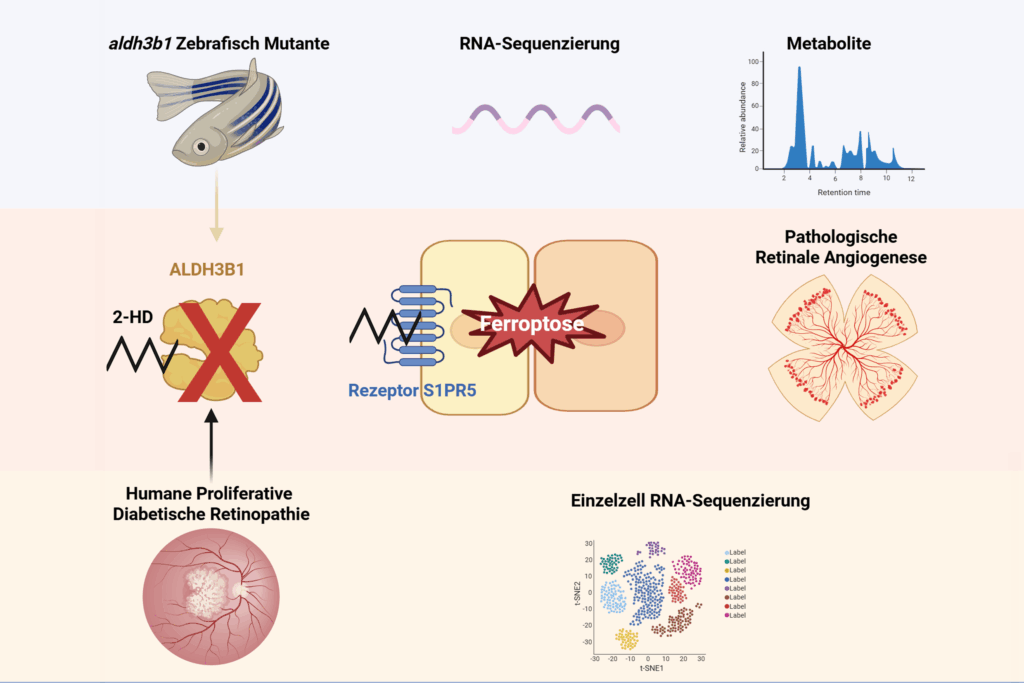
Untersucht wurde ein Molekül namens 2-Hexadecenal, kurz 2-HD. Dieses Molekül entsteht beim Abbau des Fettbotenstoffs Sphingosin-1-Phosphat, kurz S1P. Dieser Stoff hilft normalerweise dabei, Gefäßwachstum, Entzündungen und Gewebereparatur zu steuern. Bisher war gut bekannt, wie S1P selbst wirkt. Unklar blieb jedoch lange, ob auch seine Abbauprodukte eine Rolle bei Augenerkrankungen spielen.
Hier fanden die Forscher nun einen wichtigen Zusammenhang. Gerät 2-HD aus dem Gleichgewicht, kann es die Netzhaut schädigen. Es stört den Eisenhaushalt der Zellen und fördert eine Form des Zelltods namens Ferroptose. Dabei werden Zellmembranen durch oxidativen Stress beschädigt.
Warum Diabetes das Risiko für Erblindung erhöht
Die Netzhaut ist besonders empfindlich. Sie verbraucht viel Sauerstoff und enthält viele mehrfach ungesättigte Fettsäuren. Dadurch reagiert sie stark auf oxidativen Stress und Eisenüberschuss.
Wenn dort Zellen aus dem Gleichgewicht geraten, wachsen oft neue Blutgefäße. Das klingt zunächst hilfreich, ist aber problematisch. Diese Gefäße sind instabil, können bluten und Narben hinterlassen. Im fortgeschrittenen Stadium droht sogar eine Netzhautablösung. Solche Veränderungen treten bei der proliferativen diabetischen Retinopathie auf. Sie gehört zu den gefährlichsten Spätfolgen von Diabetes und kann unbehandelt zur Erblindung führen.
Forscher finden wichtigen Schalter im Immunsystem
Das Team identifizierte außerdem einen entscheidenden Rezeptor namens S1PR5. Er gehört zu fünf bekannten S1P-Rezeptoren und sitzt auf der Oberfläche von Immunzellen. Professor Jens Kroll und sein Team konnten zeigen, dass 2-HD genau diesen Rezeptor hemmt. Dadurch gerät die Gefäßbildung aus dem Takt. Die Folge: krankhafte Blutgefäße wachsen leichter.
Im Fachartikel beschreiben die Autoren den Kern des Problems so: 2-HD „stört die Eisenhomöostase und löst Ferroptose aus, indem es direkt mit S1PR5 interagiert“. Die Forscher sehen darin einen wichtigen Ansatzpunkt. In der Studie heißt es, das gezielte Ansteuern von S1PR5 könne „eine therapeutische Strategie für diabetische Retinopathie bieten“.
Zebrafische lieferten den entscheidenden Hinweis
Um den Mechanismus besser zu verstehen, arbeiteten die Wissenschaftler mit Zebrafischen. Dieses Modell wird in der Augenforschung häufig genutzt, weil sich Gefäßveränderungen dort sehr gut beobachten lassen. Die Forscher schalteten ein Enzym namens ALDH3B1 aus. Dieses Enzym hilft normalerweise dabei, 2-HD zu entgiften. Fehlte es, sammelte sich das Molekül an. Die Tiere entwickelten auffällige Gefäßmuster speziell im Auge, die dem späten Stadium menschlicher Netzhauterkrankungen ähnelten.
Der Zuckerstoffwechsel blieb unverändert. Hohe Blutzuckerwerte allein erklärten die Schäden also nicht. Außerdem zeigte sich: Wurde die Wirkung von 2-HD blockiert, ließen sich diese Gefäßveränderungen wieder abschwächen.
Diabetes-Schäden zeigen sich in Netzhautzellen
Die Ergebnisse wurden nicht nur im Tiermodell geprüft. Das Team analysierte zusätzlich menschliches Netzhautgewebe. Dafür werteten die Forscher Daten aus 67.208 einzelnen Zellen aus und identifizierten 15 verschiedene Zelltypen.
Dabei fiel besonders auf: Der Rezeptor S1PR5 war bei Menschen mit proliferativer diabetischer Retinopathie deutlich erhöht. Bei anderen Erkrankungen wie altersbedingter Makuladegeneration zeigte sich das nicht in gleicher Form. Das spricht dafür, dass dieser Mechanismus besonders eng mit diabetesbedingten Netzhautschäden verbunden ist.
Bekannter MS-Wirkstoff eröffnet neue Chancen
Der spannendste Teil der Studie betrifft bereits bekannte Medikamente. Es gibt Wirkstoffe aus der Behandlung von Multipler Sklerose, die auf genau diese S1P-Rezeptoren wirken. Einige beeinflussen auch S1PR5. Das könnte ein großer Vorteil sein. Der Weg zu einer möglichen Therapie wäre deutlich kürzer als bei einer komplett neuen Substanz.
Die Forscher schreiben, aktuelle Standardtherapien seien oft mit „hohen Kosten, der Notwendigkeit wiederholter intravitrealer Injektionen“ verbunden. Intravitreal bedeutet: Das Medikament wird direkt ins Auge gespritzt. Ein gezielter Wirkstoff, der früher ansetzt und diesen Signalweg beeinflusst, könnte diese Belastung künftig verringern.
Kleine Moleküle erklären große Augenschäden
Noch gibt es kein neues Medikament gegen Erblindung bei Diabetes. Die Ergebnisse stammen aus Laborarbeit, Tiermodellen und der Analyse menschlicher Gewebedaten. Bis daraus eine zugelassene Therapie wird, braucht es weitere Forschung. Trotzdem ist der Befund wichtig. Er erklärt besser, warum die Netzhaut bei Diabetes Schaden nimmt. Nicht nur der Blutzucker spielt eine Rolle, sondern auch kleine Fettabbauprodukte tief in den Zellen. Für Patienten könnte das langfristig neue Möglichkeiten eröffnen:
- gezieltere Therapien statt häufiger Augenspritzen
- frühere Behandlung vor schweren Netzhautschäden
- bessere Chancen, das Sehvermögen langfristig zu erhalten
Kurz zusammengefasst:
- Bei Diabetes kann nicht nur hoher Blutzucker die Augen schädigen, sondern auch ein kleines Fettabbauprodukt namens 2-Hexadecenal (2-HD), das krankhafte Blutgefäße in der Netzhaut fördert und so das Risiko für Erblindung erhöht.
- 2-HD stört den Eisenhaushalt der Zellen, löst eine schädliche Form des Zelltods namens Ferroptose aus und beeinflusst den Rezeptor S1PR5, der bei Menschen mit schwerer diabetischer Retinopathie besonders auffällig verändert war.
- Da bereits Medikamente aus der Behandlung von Multipler Sklerose auf diesen Signalweg wirken, könnte daraus künftig eine gezieltere Therapie entstehen, die Augenspritzen reduziert und das Sehvermögen besser schützt.
Übrigens: Abnehmen schützt nicht jeden automatisch vor Diabetes – bei manchen Menschen bleibt das Risiko trotz dauerhaftem Gewichtsverlust hoch. Besonders eine Fettleber kann den Stoffwechsel weiter belasten und den Blutzucker steigen lassen. Mehr dazu in unserem Artikel.
Bild: © Unsplash