Studie: Grippe- und Corona-Viren können schlafende Krebszellen wecken
Laut einer neuen Studie kann das Risiko für Metastasen deutlich steigen, wenn inaktive Krebszellen durch Grippe- oder Corona-Viren reaktiviert werden.
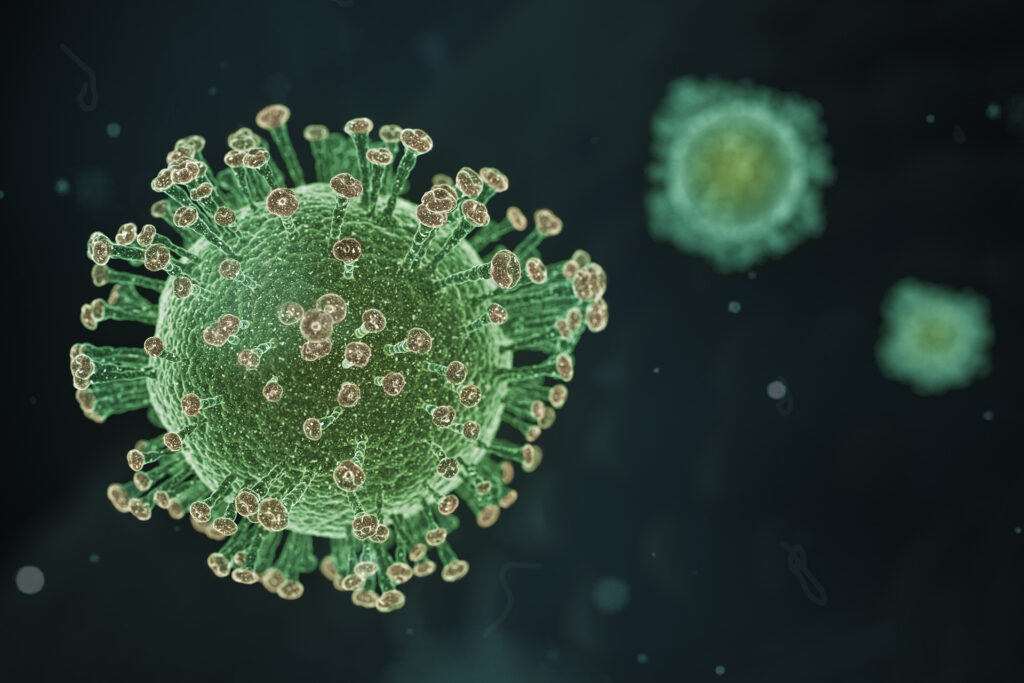
Grippe- und Corona-Viren können ruhende Tumorzellen in der Lunge reaktivieren – das steigert das Risiko für späte Metastasen deutlich. © Wikimedia
Es ist ein beunruhigender Gedanke: Eine überstandene Krebserkrankung liegt Jahre zurück, alle Kontrollen sind unauffällig – doch dann kommt eine Virusinfektion, etwa eine Grippe oder COVID-19. Und plötzlich beginnt der Krebs erneut zu wachsen. Wie kann das sein?
Ein internationales Forscherteam hat nun in einer neuen Studie erstmals einen Mechanismus nachgewiesen, der genau das erklären könnte. Viren, die Atemwegserkrankungen auslösen, können schlafende Krebszellen wecken – und das mit einer Wucht, die Mediziner überrascht. Selbst Jahre nach einer scheinbar erfolgreichen Therapie können sich im Körper ruhende Krebszellen befinden, insbesondere in der Lunge. Diese sogenannten dormanten Zellen verursachen keine Symptome, lassen sich schwer nachweisen – und reagieren dennoch auf bestimmte Reize aus ihrer Umgebung.
Viren können schlafende Krebszellen wecken – und bringen sie gefährlich in Schwung
Der entscheidende Auslöser scheint eine starke Entzündungsreaktion zu sein. Sobald Viren wie SARS-CoV-2 oder Influenza in den Körper eindringen, setzt das Immunsystem eine Kaskade in Gang. Ein zentraler Akteur dabei: der entzündungsfördernde Botenstoff Interleukin-6 (IL-6). Dieser Stoff wirkt offenbar wie ein Schalter.
„Atemwegsinfektionen wie Influenza und SARS-CoV-2 führen zu einem Verlust des pro-dormanten Phänotyps bei Brustkrebszellen in der Lunge“, schreiben die Autoren der neuen Studie. Das bedeutet: Die ruhenden Zellen werden wieder aktiv, beginnen sich zu teilen – und innerhalb von Tagen entstehen neue Tumorzellen, oft unbemerkt. Der Autor der Studie James DeGregori beschreibt es mit einem anschaulichen Bild:
Dormante Krebszellen sind wie Glut in einem längst erloschenen Feuer. Die Viren wirken wie ein Windstoß, der die Glut neu entfacht.
Wie die Entzündungsreaktion den Krebs antreibt
Das Team untersuchte den Mechanismus zunächst in speziellen Mausmodellen mit Brustkrebs. Diese Tiere trugen ruhende Tumorzellen in der Lunge, ohne dass sich aktive Metastasen gebildet hatten. Doch nach einer Infektion mit dem Grippevirus kam es zu einer regelrechten Explosion: Innerhalb weniger Tage stieg die Zahl der Krebszellen in der Lunge um das bis zu Tausendfache. Ein nahezu identischer Effekt zeigte sich nach einer SARS-CoV-2-Infektion.
Bereits zwei Wochen später konnten die Forscher neue Tumorherde nachweisen. Besonders auffällig: Der Effekt blieb über Monate bestehen.
Risiko auch beim Menschen nachgewiesen
Dass diese Vorgänge nicht nur im Tiermodell stattfinden, zeigen zwei große Auswertungen von Patientendaten. In der UK Biobank analysierten Forscher die Krankengeschichten von über 4.800 Krebsüberlebenden, deren Diagnose mindestens fünf Jahre zurücklag. Unter diesen waren 487 Personen, die positiv auf COVID-19 getestet worden waren.
Die wichtigsten Ergebnisse:
- Das Sterberisiko war bei Infizierten 4,5-mal höher als bei nicht Infizierten.
- Das Risiko, erneut an Krebs zu sterben, war fast doppelt so hoch.
- Besonders gefährdet waren Patienten in den ersten Monaten nach der Infektion.
Diese Beobachtungen passen exakt zu den Ergebnissen aus dem Mausmodell: Auch dort begann das Zellwachstum innerhalb weniger Tage nach der Virusinfektion.
US-Daten bestätigen den Zusammenhang
In einer zweiten Untersuchung griffen die Forscher auf die US-Datenbank Flatiron Health zurück. Sie werteten die Daten von über 36.000 Brustkrebspatientinnen aus, von denen einige während der Nachsorge an COVID-19 erkrankten.
Das Ergebnis: Frauen, die das Virus durchmachten, hatten ein 44 Prozent höheres Risiko, später Lungenmetastasen zu entwickeln. Und auch hier war der zeitliche Zusammenhang auffällig – das Risiko stieg besonders in den Monaten direkt nach der Infektion.
Was bedeutet das für ehemalige Krebspatienten?
Die Studien zeigen: Virale Atemwegsinfekte sind kein reines Infektionsproblem – sie haben auch Einfluss auf Krebsverläufe. Besonders für Menschen, die bereits einmal an Krebs erkrankt waren, könnte das von Bedeutung sein. Denn viele dieser Patienten tragen noch vereinzelt Tumorzellen im Körper – unentdeckt, aber nicht wirkungslos.
„Unsere Ergebnisse deuten darauf hin, dass ehemalige Krebspatienten anfälliger für einen Rückfall sind, wenn sie eine Atemwegsinfektion durchmachen“, sagt Studienmitautor Roel Vermeulen. Präventive Maßnahmen – etwa Impfungen oder ärztliche Rücksprache – sind gerade für diese Gruppe sinnvoll. Noch ist unklar, wie groß dieses Risiko für andere Krebsarten außer Brustkrebs ist. Die Forscher planen nun weitere Untersuchungen, auch mit Blick auf Darm-, Prostata- oder Hautkrebs.
Wie können neue Behandlungsansätze aussehen?
Besonders die gezielte Blockade von IL-6 kommt laut den Forschern als Therapiemöglichkeit infrage. Entsprechende Medikamente existieren bereits – sie werden unter anderem bei rheumatoider Arthritis eingesetzt. Ob sie auch bei Krebspatienten vor dem Wiederaufflammen der Krankheit schützen können, soll nun in klinischen Studien geprüft werden.
Zudem könnten Frühwarnsysteme helfen, Patienten mit schlafenden Krebszellen besser zu überwachen. Denn bisher lassen sich diese Zellen kaum nachweisen – sie bleiben im Verborgenen, bis sie plötzlich aktiv werden.
Kurz zusammengefasst:
- Viren können schlafende Krebszellen wecken: Infektionen wie Grippe oder COVID-19 können ruhende Brustkrebszellen in der Lunge reaktivieren und Metastasen erneut entfachen.
- Ursache ist der Botenstoff Interleukin-6, der bei Infektionen ausgeschüttet wird und die ruhenden Zellen zur Teilung anregt.
- Studien mit Mäusen und Patientendaten zeigen: Das Risiko für Rückfälle oder krebsbedingte Todesfälle steigt vor allem in den Monaten nach der Infektion deutlich an.
Übrigens: Die gefährlichsten Coronaviren entstehen nicht unbedingt im Menschen – sondern oft schon viel früher, im Körper junger Flughunde. Dort vermischen sich mehrere Virusvarianten gleichzeitig und bilden so völlig neue Erreger. Mehr dazu in unserem Artikel.
Bild: © Yuri Samoilov via Wikimedia unter CC BY 2.0











3 Gedanken zu „Studie: Grippe- und Corona-Viren können schlafende Krebszellen wecken“